KEYNOTE-407試験
非小細胞肺癌:国際共同臨床試験成績:化学療法未治療患者を対象とした化学療法併用試験:国際共同第Ⅲ相試験<KEYNOTE-407試験>
承認時評価資料:国際共同第Ⅲ相試験(KEYNOTE-407試験)
Paz-Ares L et al. N Engl J Med 2018; 379: 2040-2051
Paz-Ares L et al. N Engl J Med 2018; 379: 2040-2051 Supplementary Data(Protocol)
Paz-Ares L et al. N Engl J Med 2018; 379: 2040-2051 Supplementary Data(Appendix)
Paz-Ares L et al. J Thorac Oncol 2020; 15: 1657-1669
Novello S et al. J Clin Oncol 2023; 41: 1999-2006
Novello S et al. J Clin Oncol 2023 ;41: 1999-2006 Supplementary Data(Appendix)
本試験はMSD社の資金提供により行われた。Luis Paz-AresはMSD社から顧問料、研究助成金などを受領している。Xiaodong Li、Gregory M Lubiniecki、Bilal Piperdiは同社の社員である。その他の著者にMSD社より講演料、顧問料などを受領している者が含まれる。最終解析報告では、Luis Paz-AresはMSD社から顧問料、講演料などを受領している。また、著者のうち、Xuan Deng、Ying Zhang、Tuba Bas、Bilal Piperdiは同社の社員である。その他の著者にMSD社より講演料、顧問料などを受領している者が含まれる。5年間フォローアップでは、Silvia NovelloはMSD社から講演料を受領している。また、著者のうち、Erin Jensen、Paul Schwarzenberger、M. Catherine Pietanzaは同社の社員である。その他の著者にMSD社より講演料、顧問料などを受領している者が含まれる。
試験概要
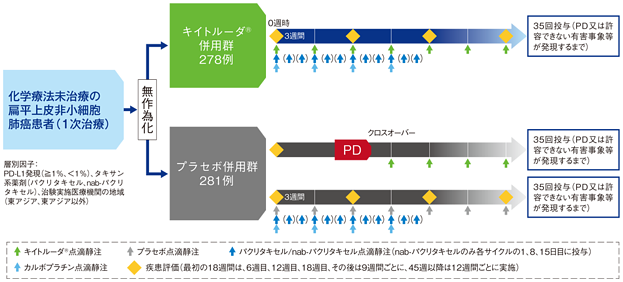
【目的】化学療法未治療の、進行・再発の扁平上皮非小細胞肺癌患者における、キイトルーダ®とパクリタキセル又はパクリタキセル(アルブミン懸濁型)(nab-パクリタキセル)及びカルボプラチン(以下、化学療法)併用と、プラセボと化学療法の併用の有効性及び安全性を比較検討する。
【デザイン】国際共同無作為化二重盲検第Ⅲ相試験[優越性試験][第2回中間解析結果(データカットオフ日:2018年4月3日)、最終解析(データカットオフ日:2019年5月9日)][5年間フォローアップ解析結果(データカットオフ日:2022年2月23日)]
【対象】化学療法未治療の、進行・再発の扁平上皮非小細胞肺癌患者559例(日本人50例を含む)
【方法】キイトルーダ®と化学療法併用群〔以下、キイトルーダ®併用群:キイトルーダ® 200mgとパクリタキセル200mg/m2又はnab-パクリタキセル100mg/m2とカルボプラチンAUC*16相当量を3週間間隔(各サイクルの1日目に投与、nab-パクリタキセルのみ8、15日目にも投与)で4サイクル点滴静注後、キイトルーダ® 200mgを3週間間隔で点滴静注〕又はプラセボと化学療法併用群〔以下、プラセボ併用群:プラセボとパクリタキセル200mg/m2又はnab-パクリタキセル100mg/m2とカルボプラチンAUC*16相当量を3週間間隔(各サイクルの1日目に投与、nab-パクリタキセルのみ8、15日目にも投与)で4サイクル点滴静注後、プラセボを3週間間隔で点滴静注〕に1:1の割合で無作為割り付けした。
最初の18週間は、6週目、12週目、18週目、その後は9週間ごとに、45週以降は12週間ごとに画像診断により腫瘍縮小効果を判定し、病勢進行(PD)、許容できない有害事象の発現等による投与中止、投与完了(キイトルーダ®及びプラセボ:35回)まで継続した。また、プラセボ併用群に割り付けられた患者はPDと判定され、クロスオーバーに関する基準#をすべて満たした場合は、任意でキイトルーダ®の投与を受けられることとした。
♯クロスオーバーに関する基準
- 中央画像判定機関により、PDが認められる
- 化学療法と因果関係がある有害事象(脱毛及び末梢性ニューロパチーを除く)がある場合は、Grade 1(CTCAE v4.0)以下に回復している
- 新規又は進行した脳転移により状態が不安定でない患者
- ECOG PS 0-1
- 本試験において施行された化学療法以外の全身性の抗悪性腫瘍薬による治療を施行していない
- クロスオーバー期の治療開始前7日間以前に30Gy以下の緩和的放射線療法を完了している
- 組み入れ基準の検査値を満たす適切な臓器機能を有している
【評価項目】主要評価項目:全生存期間(overall survival; OS)※、無増悪生存期間(progression-free survival; PFS)※
副次評価項目:奏効率(overall response rate; ORR)※、奏効期間(duration of response; DOR)、安全性
探索的評価項目:PD-L1発現状況(TPS*2)別のOS、PFS 及びORR、ランダム化割付けから2次治療での病勢進行、又は死亡のいずれかが先に起こるまでの期間(PFS2)、健康関連QOLに関する患者報告アウトカム(PRO)など
※OS及びPFS、ORRは検証的解析項目
【判定基準】PFS、ORR、DORは、盲検下独立判定委員会(BICR)がRECISTガイドライン1.1版に基づき評価した。
【解析計画】解析対象集団:有効性の解析はITT集団*3、安全性の解析はASaT集団*4 を対象として実施した。
有効性評価の統計手法:OS、PFS、PFS2の生存曲線はKaplan-Meier法を用いて推定し、OS、PFSの群間比較には、層別ログランク検定を用いた。OS、PFS、PFS2の投与群のみを共変量とした層別Cox比例ハザードモデルにより、ハザード比(HR)及び95%信頼区間(95%CI)を算出した。ORRの群間比較には、層別Miettinen and Nurminen法を用いた。DORはKaplan-Meier法による中央値と四分位点を用いて記述的に要約した。
OSとPFSのサブグループ解析を層別因子であるPD-L1発現状況(≥1%、<1%)、タキサン系薬剤(パクリタキセル、nab-パクリタキセル)、治験実施医療機関の地域(東アジア、東アジア以外)*5の層別因子に加え、年齢(<65歳、≥65歳)、性別(男性、女性)、ECOG PS(0、1)、PD-L1発現状況(TPS<1%、TPS1-49%、TPS≥50%)などのベースライン時の背景因子別の部分集団を対象とし、層別Cox比例ハザードモデルを用いて実施した。 ORRのPD-L1発現状況[(TPS≥1%、TPS<1%)、 (TPS<1%、TPS1-49%、TPS≥50%)]のサブグループ解析には、Miettinen and Nurminen法を用いた。また、補足的にTwo-stageモデルを用いてクロスオーバーの影響を調整したOSの解析を行った。なお、日本人集団については、ITT集団と同じ統計手法を用いて解析したが、層での調整は行わなかった(データカットオフ日:2018年4月3日)。
健康関連QOLに関するPRO評価の統計手法:健康関連QOLに関するPROの評価は1~7サイクル時、その後48週までは3サイクルごとに実施した。FAS集団*6を解析対象とし、EORTC QLQ-C30 GHS/QOLスコアのベースラインからの変化量と群間差(9、18週時の最小二乗平均)は、応答変数としてEORTC QLQ-C30 GHS/QOLスコア、投与群、時点、投与群と時点の交互作用項を説明変数、無作為化層別因子*5を共変量に含めたcLDAモデルで評価した。また、QLQ-LC13 咳嗽、胸痛及びQLQ-C30 呼吸困難の複合スコアの悪化までの期間*7は層別ログランク検定及び層別Cox比例ハザードモデルを用いて評価した。
多重性の調整:本試験は、3回の中間解析を事前に計画し、試験全体の有意水準を片側2.5%とし、ORRに0.5%、PFSに1%、OSに1%配分した。1回目の中間解析ではORRの検定を計画し、2回目の中間解析以降はOS及びPFSの検定を実施することとした。なお、PFSかつOSの仮説検定で優越性が示された場合のみ、1回目の中間解析のデータを用いてORRの仮説検定を行う計画とした。OS、PFS、ORRの多重性はMaurer and BretzによるGraphical法により調整した。本項では、ORRのみ1回目の中間解析(データカットオフ日:2017年10月27日)から得られた結果を示す。OS、PFS及び安全性は2回目の中間解析(データカットオフ日:2018年4月3日)、最終解析(データカットオフ日:2019年5月9日)、5年間フォローアップ解析(データカットオフ日:2022年2月23日)から得られた結果を示す。
*1 AUC(area under the concentration-time curve):濃度-時間曲線下面積
*2 TPS(tumor proportion score):腫瘍細胞のうちPD-L1発現陽性細胞の割合
*3 ITT(intention to treat)集団:無作為化したすべての患者
*4 ASaT(all subjects as treated)集団:無作為化され、治験薬が1回以上投与されたすべての患者
*5 無作為化層別因子:PD-L1発現状況(≥1%、<1%)、タキサン系薬剤、地域
*6 FAS(full analysis set)集団:無作為化され、治験薬が1回以上投与されたすべての患者のうち、少なくとも1回以上質問票に完全に回答した患者
*7 咳嗽、胸痛、呼吸困難のいずれかのスコアが初めてベースラインから10ポイント以上増加するまでの期間とし、次の測定で10ポイント以上の増加が再度確認された事象を確定とした。
4. 効能又は効果(抜粋)
切除不能な進行・再発の非小細胞肺癌
5. 効能又は効果に関連する注意(抜粋)
〈切除不能な進行・再発の非小細胞肺癌〉
5.2 本剤を単独で投与する場合には、PD-L1の発現が確認された患者に投与すること。PD-L1を発現した腫瘍細胞が占める割合(TPS)について、「17. 臨床成績」の項の内容を熟知すること。十分な経験を有する病理医又は検査施設において、承認された体外診断用医薬品又は医療機器を用いること。なお、承認された体外診断用医薬品又は医療機器に関する情報については、以下のウェブサイトから入手可能である:https://www.pmda.go.jp/review-services/drug-reviews/review-information/cd/0001.html[17.1.8-17.1.10参照]
5.3 臨床試験に組み入れられた患者のEGFR遺伝子変異又はALK融合遺伝子の有無等について、「17. 臨床成績」の項の内容を熟知し、本剤の有効性及び安全性を十分に理解した上で、適応患者の選択を行うこと。[17.1.6、17.1.8-17.1.10参照]
パクリタキセルの効能又は効果、用法及び用量は以下のとおりです。
4. 効能又は効果
卵巣癌、非小細胞肺癌、乳癌、胃癌、子宮体癌、再発又は遠隔転移を有する頭頸部癌、再発又は遠隔転移を有する食道癌、血管肉腫、進行又は再発の子宮頸癌、再発又は難治性の胚細胞腫瘍(精巣腫瘍、卵巣腫瘍、性腺外腫瘍)
6. 用法及び用量(抜粋)
A法:通常、成人にはパクリタキセルとして、1日1回210mg/m2(体表面積)を3時間かけて点滴静注し、少なくとも3週間休薬する。これを1クールとして、投与を繰り返す。
nab-パクリタキセルの効能又は効果は以下のとおりです。
4. 効能又は効果
乳癌、胃癌、非小細胞肺癌、治癒切除不能な膵癌
カルボプラチンの効能又は効果、用法及び用量は以下のとおりです。
4. 効能又は効果
○頭頸部癌、肺小細胞癌、睾丸腫瘍、卵巣癌、子宮頸癌、悪性リンパ腫、非小細胞肺癌、乳癌
○以下の悪性腫瘍に対する他の抗悪性腫瘍剤との併用療法
小児悪性固形腫瘍(神経芽腫・網膜芽腫・肝芽腫・中枢神経系胚細胞腫瘍、再発又は難治性のユーイング肉腫ファミリー腫瘍・腎芽腫)
6. 用法及び用量(抜粋)〈非小細胞肺癌〉
通常、成人にはカルボプラチンとして、1日1回300~400mg/m2(体表面積)を投与し、少なくとも4週間休薬する。これを1クールとし、投与を繰り返す。なお、投与量は、年齢、疾患、症状により適宜増減する。
患者背景(ITT集団)
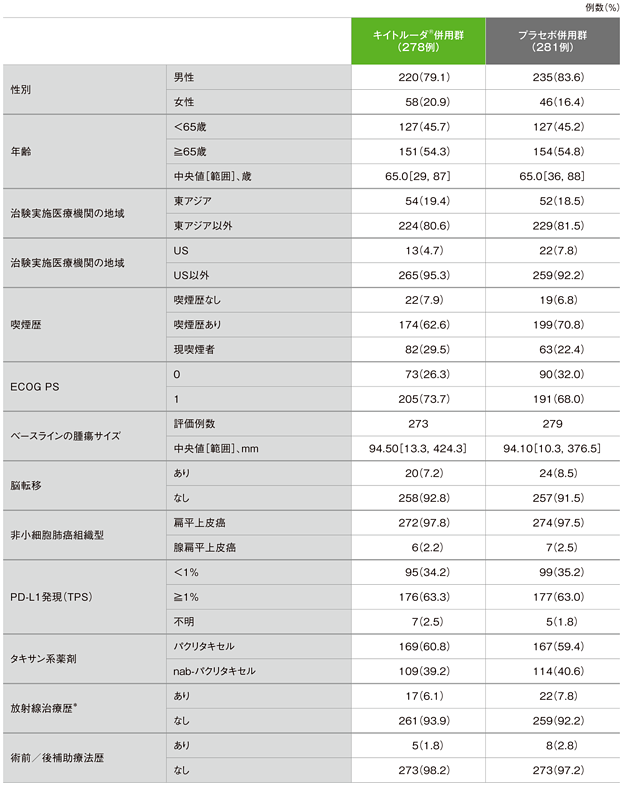
*胸部放射線治療
PD-L1発現(TPS*)の分布
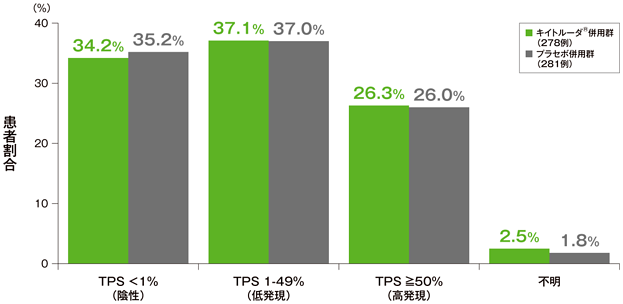
*TPS=tumor proportion score(腫瘍細胞のうちPD-L1発現陽性細胞の割合)
後治療として抗PD-1/PD-L1抗体が投与された患者の内訳(ITT集団)
- プラセボ併用群において、後治療として抗PD-1/PD-L1抗体が投与された患者は89/281例(31.7%)でした。プラセボ併用群において、クロスオーバーとしてキイトルーダ®が投与された患者は75例(26.7%)、クロスオーバーの基準に合致しない後治療としてキイトルーダ®が投与された患者は2例(0.7%)、後治療としてニボルマブが投与された患者は10例(3.6%)、アテゾリズマブが投与された患者は2例(0.7%)でした。
主要評価項目(優越性試験) 全生存期間:OS(検証的解析結果)
全生存期間(OS)のKaplan-Meier曲線(ITT集団)
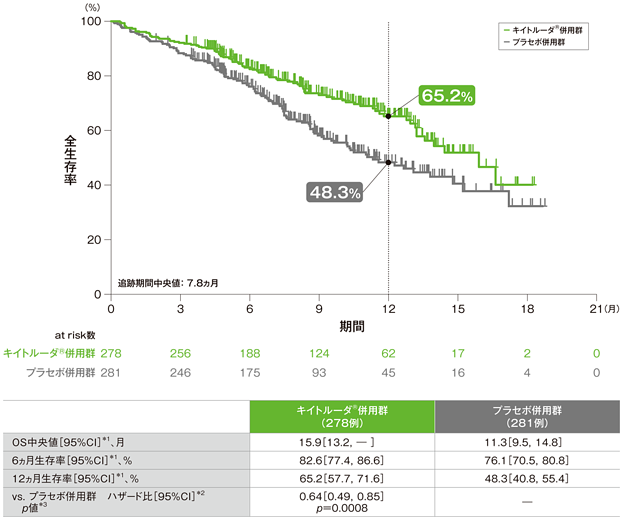
*1 打ち切りデータはproduct-limit(Kaplan-Meier)法に基づく
*2 投与群を共変量とし、PD-L1発現(≥1%、<1%)、タキサン系薬剤(パクリタキセル、nab-パクリタキセル)、治験実施医療機関の地域(東アジア、東アジア以外)を層別因子(無作為化に用いた層別因子)とした層別Cox比例ハザードモデルに基づく
*3 層別ログランク検定[片側](層別因子は無作為化に用いた層別因子)、有意水準α=0.0029
(追跡期間中央値:7.8ヵ月)
- OS中央値は、キイトルーダ®併用群15.9ヵ月(95%CI:13.2,未到達)、プラセボ併用群11.3ヵ月(95%CI:9.5,14.8)でした。プラセボ併用群に対するキイトルーダ®併用群のハザード比は0.64(95%CI:0.49,0.85)で、有意にOSを改善しました(p=0.0008、層別ログランク検定[片側]、有意水準α=0.0029;検証的解析結果)。
探索的評価項目(サブグループ解析) PD-L1発現別にみた全生存期間:OS
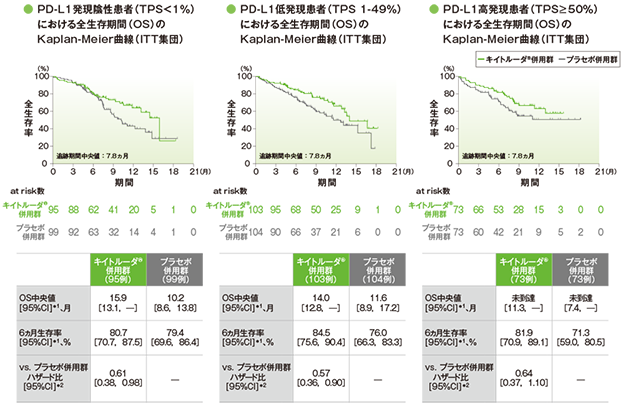
*1 打ち切りデータはproduct-limit(Kaplan-Meier)法に基づく
*2 投与群を共変量とし、PD-L1発現(≥1%、<1%)、タキサン系薬剤(パクリタキセル、nab-パクリタキセル)、治験実施医療機関の地域(東アジア、東アジア以外)を層別因子とした層別Cox比例ハザードモデルに基づく
(追跡期間中央値:7.8ヵ月)
- プラセボ併用群に対するキイトルーダ®併用群のハザード比はPD-L1発現陰性患者(TPS<1%)で0.61(95%CI:0.38,0.98)、低発現患者(TPS 1-49%)で0.57(95%CI:0.36,0.90)、高発現患者(TPS≥50%)で0.64(95%CI:0.37,1.10)でした。
部分集団因子別にみた全生存期間:OS(サブグループ解析)
全生存期間(OS)のハザード比のフォレストプロット(ITT 集団)
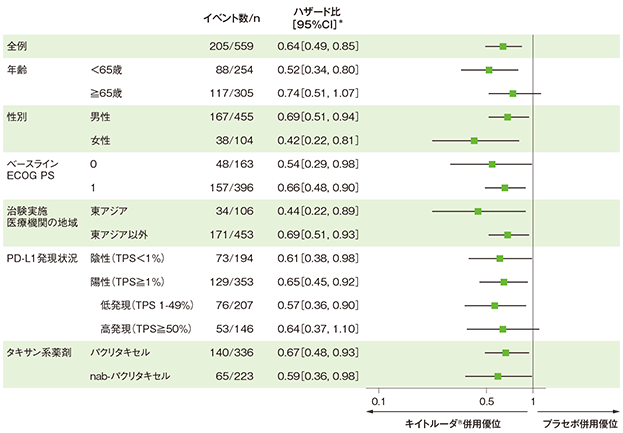
*全例及びPD-L1発現別のサブグループでは、投与群を共変量とし、PD-L1発現(≥1%、<1%)、タキサン系薬剤(パクリタキセル、nab-パクリタキセル)、治験実施医療機関の地域(東アジア、東アジア以外)を層別因子とした層別Cox比例ハザードモデルに基づき、その他のサブグループでは、投与群を共変量とした非層別Cox比例ハザードモデルに基づく
- 事前に規定されたOS の部分集団解析の結果を示します。
主要評価項目(優越性試験) 無増悪生存期間:PFS(検証的解析結果)
無増悪生存期間(PFS)のKaplan-Meier曲線(ITT集団)
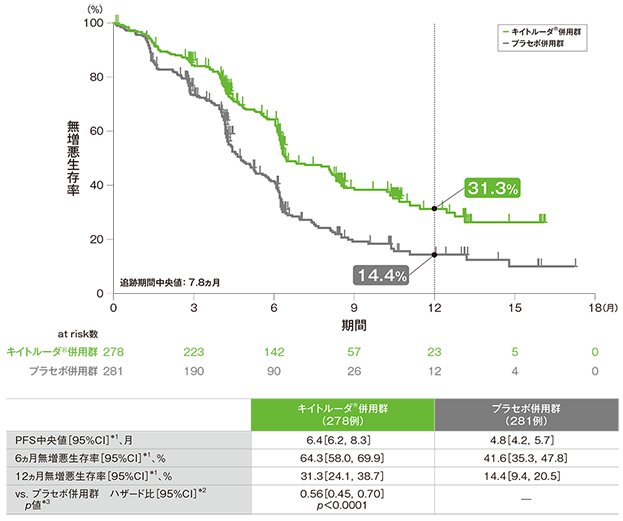
*1 打ち切りデータはproduct-limit(Kaplan-Meier)法に基づく
*2 投与群を共変量とし、PD-L1発現(≥1%、<1%)、タキサン系薬剤(パクリタキセル、nab-パクリタキセル)、治験実施医療機関の地域(東アジア、東アジア以外)を層別因子(無作為化に用いた層別因子)とした層別Cox比例ハザードモデルに基づく
*3 層別ログランク検定[片側](層別因子は無作為化に用いた層別因子)、有意水準α=0.008
(追跡期間中央値:7.8ヵ月)
- PFS中央値は、キイトルーダ®併用群6.4ヵ月(95%CI:6.2,8.3)、プラセボ併用群4.8ヵ月(95%CI:4.2,5.7)でした。プラセボ併用群に対するキイトルーダ®併用群のハザード比は0.56(95%CI:0.45,0.70)で、有意にPFSを改善しました(p<0.0001、層別ログランク検定[片側]、有意水準α=0.008;検証的解析結果)。
探索的評価項目(サブグループ解析) PD-L1発現別にみた無増悪生存期間:PFS
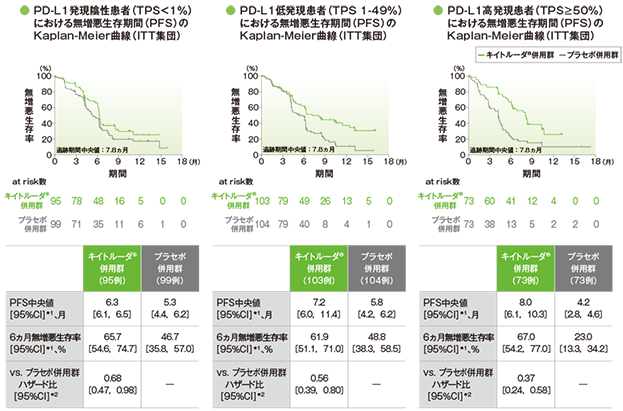
*1 打ち切りデータはproduct-limit(Kaplan-Meier)法に基づく
*2 投与群を共変量とし、PD-L1発現(≥1%、<1%)、タキサン系薬剤(パクリタキセル、nab-パクリタキセル)、治験実施医療機関の地域(東アジア、東アジア以外)を層別因子とした層別Cox比例ハザードモデルに基づく
(追跡期間中央値:7.8ヵ月)
- プラセボ併用群に対するキイトルーダ®併用群のハザード比はPD-L1発現陰性患者(TPS<1%)で0.68(95%CI:0.47,0.98)、低発現患者(TPS 1-49%)で0.56(95%CI:0.39,0.80)、高発現患者(TPS≥50%)で0.37(95%CI:0.24,0.58)でした。
副次評価項目 奏効率:ORR(検証的解析結果)
奏効率(ORR)(ITT集団)
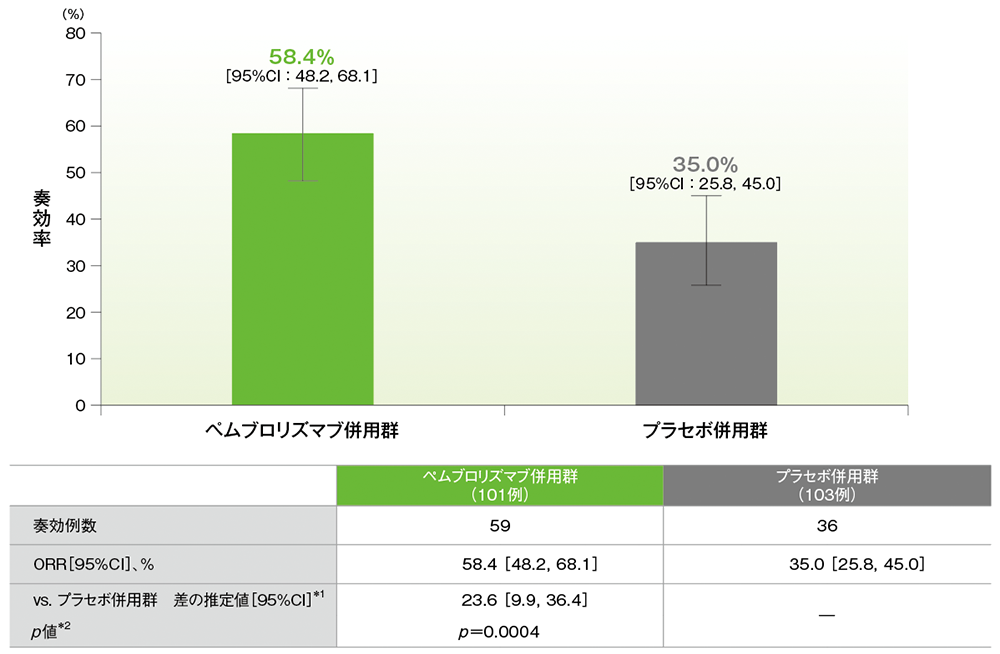
*1 PD-L1発現(≥1%、<1%)、タキサン系薬剤(パクリタキセル、nab-パクリタキセル)、治験実施医療機関の地域(東アジア、東アジア以外)を層別因子(無作為化に用いた層別因子)とした層別Miettinen and Nurminen法に基づく
*2 層別Miettinen and Nurminen法[片側](層別因子は無作為化に用いた層別因子)、有意水準α=0.005
- ORRは、キイトルーダ®併用群58.4%(95%CI:48.2,68.1)、プラセボ併用群35.0%(95%CI:25.8,45.0)であり、プラセボ併用群に対してキイトルーダ®併用群で有意にORRが改善しました(p=0.0004、層別Miettinen and Nurminen法[片側]、有意水準α=0.005;検証的解析結果)
安全性
キイトルーダ®併用群で副作用は265/278例(95.3%)に認められました。主な副作用(発現率10%以上)は、脱毛症126例(45.3%)、貧血123例(44.2%)、好中球減少症97例(34.9%)、悪心85例(30.6%%)、血小板減少症81例(29.1%)、下痢61例(21.9%)、末梢性ニューロパチー55例(19.8%)、疲労54例(19.4%)、食欲減退47例(16.9%)、無力症46例(16.5%)、嘔吐、関節痛各36例(12.9%)、筋肉痛32例(11.5%)、便秘、末梢性感覚ニューロパチー各31例(11.2%)、白血球数減少30例(10.8%)、そう痒症29例(10.4%)、発疹28例(10.1%)でした。重篤な副作用は70例(25.2%)に認められ、2例以上にみられた重篤な副作用は、発熱性好中球減少症14例(5.0%)、肺炎7例(2.5%)、大腸炎6例(2.2%)、貧血、肺臓炎、血小板減少症各5例(1.8%)、下痢、注入に伴う反応、好中球減少症、敗血症各4例(1.4%)、白血球減少症、好中球数減少、発熱各3例(1.1%)、自己免疫性肝炎、死亡、十二指腸炎、間質性肺疾患各2例(0.7%)でした。副作用によるキイトルーダ®の中止は33例(11.9%)で、2例以上にみられたキイトルーダ®の中止に至った副作用は自己免疫性肝炎5例(1.8%)、肺臓炎4例(1.4%)、大腸炎、敗血症各3例(1.1%)でした。副作用による化学療法の中止は32例(11.5%)で、2例以上にみられた化学療法の中止に至った副作用は、好中球減少症5例(1.8%)、注入に伴う反応、敗血症各3例(1.1%)、発熱性好中球減少症、末梢性感覚ニューロパチー各2例(0.7%)でした。副作用による死亡は10例(3.6%)で、その内訳は敗血症3例(1.1%)、死亡2例(0.7%)、呼吸不全、肝不全、肺出血、壊死性筋膜炎、肺臓炎各1例(0.4%)でした。
プラセボ併用群で副作用は249/280例(88.9%)に認められました。主な副作用(発現率10%以上)は、貧血117例(41.8%)、脱毛症100例(35.7%)、好中球減少症86例(30.7%)、悪心71例(25.4%)、血小板減少症58例(20.7%)、食欲減退57例(20.4%)、疲労52例(18.6%)、下痢47例(16.8%)、無力症41例(14.6%)、末梢性ニューロパチー37例(13.2%)、末梢性感覚ニューロパチー36例(12.9%)、好中球数減少、白血球数減少各28例(10.0%)でした。重篤な副作用は51例(18.2%)に認められ、2例以上にみられた重篤な副作用は、発熱性好中球減少症9例(3.2%)、好中球減少症7例(2.5%)、貧血5例(1.8%)、下痢、無力症各4例(1.4%)、肺炎、血小板減少症、急性腎障害、疲労各3例(1.1%)、間質性肺疾患、低血圧、敗血症性ショック各2例(0.7%)でした。副作用によるプラセボの中止は9例(3.2%)で、2例以上にみられたプラセボの中止に至った副作用は敗血症性ショック2例(0.7%)でした。副作用による化学療法の中止は20例(7.1%)で、2例以上にみられた化学療法の中止に至った副作用は好中球減少症3例(1.1%)、急性腎障害、敗血症性ショック、血小板減少症各2例(0.7%)でした。副作用による死亡は6例(2.1%)で、その内訳は敗血症性ショック2例(0.7%)、多臓器機能不全症候群、急性腎障害、肺炎、肺出血各1例(0.4%)でした。
副作用(いずれかの投与群で発現率5%以上)(ASaT集団)
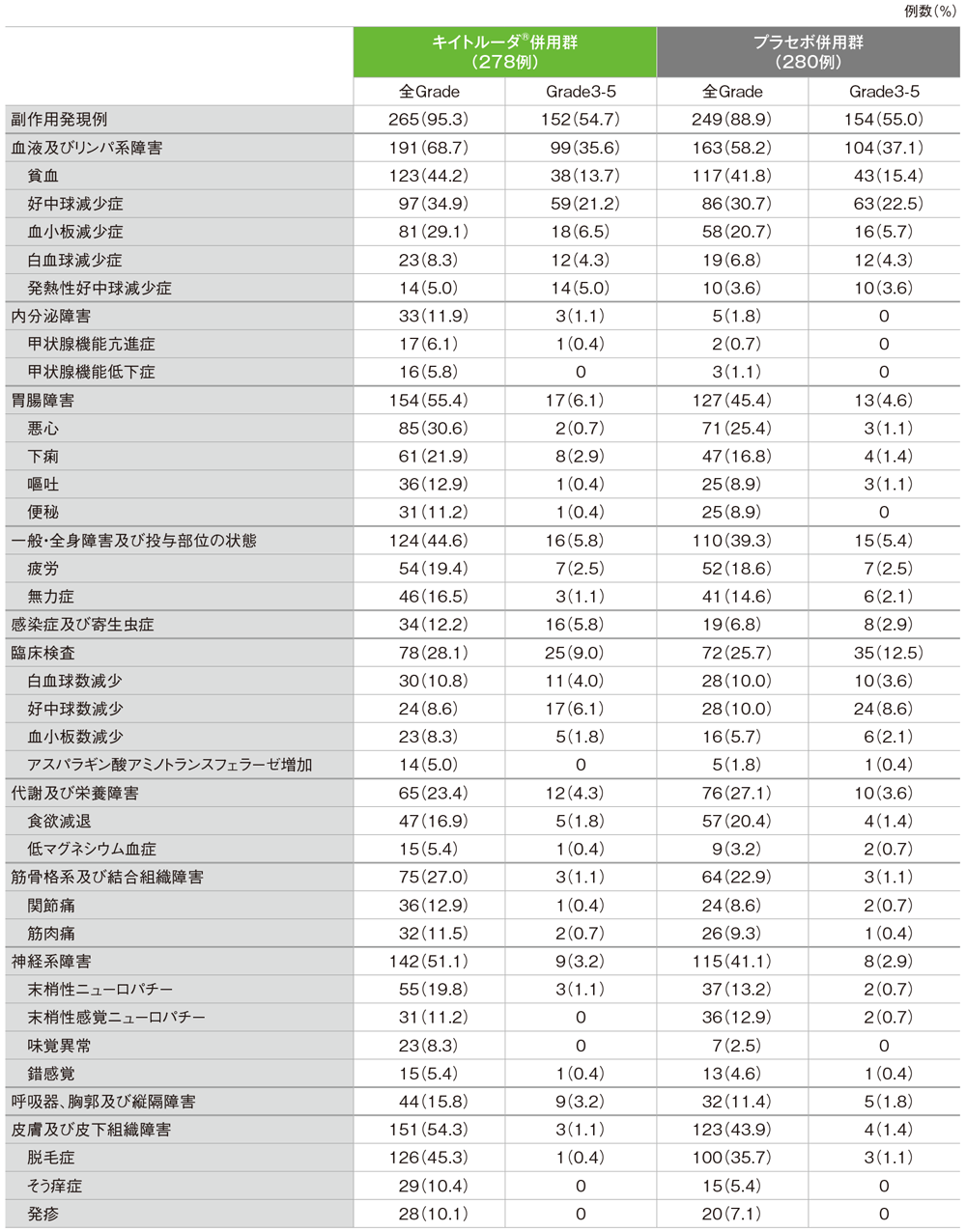
MedDRA/J version 20.1、GradeはCTCAE version 4.03
免疫関連など特に注目すべき有害事象
キイトルーダ®併用群で免疫関連など特に注目すべき有害事象(以下、注目すべき有害事象)は80/278例(28.8%)に認められました。主な注目すべき有害事象(発現率3%以上)は、甲状腺機能低下症22例(7.9%)、甲状腺機能亢進症20例(7.2%)、肺臓炎18例(6.5%)でした。重篤な注目すべき有害事象は28例(10.1%)、起因する中止例は20例(7.2%)、死亡例は肺臓炎による1例(0.4%)でした。
プラセボ併用群で注目すべき有害事象は24/280例(8.6%)に認められました。重篤な注目すべき有害事象は9例(3.2%)、起因する中止例は5例(1.8%)、死亡例は肺臓炎による1例(0.4%)でした。
免疫関連など特に注目すべき有害事象一覧(ASaT集団)
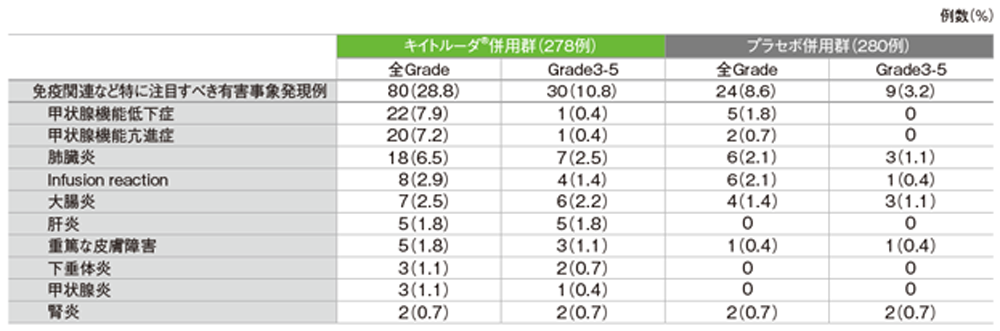
MedDRA/J version 20.1、GradeはCTCAE version 4.03
キイトルーダ®の化学療法併用投与期間中は、以下の検査スケジュールを参考に、患者さんの状態を観察してください。
キイトルーダ®200mgを3週間間隔投与した国際共同第Ⅲ相試験(KEYNOTE-407試験)における検査スケジュール(最大35回投与)
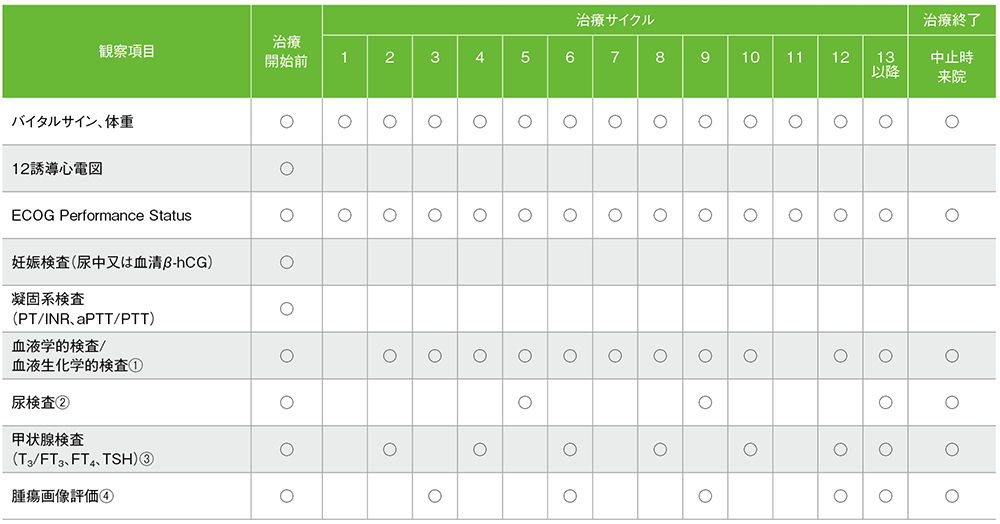
バイタルサイン:体温、脈拍、呼吸数、血圧、nab-パクリタキセルの投与を受ける患者は4サイクルまでの1日目、8日目、15日目に実施
妊娠検査:妊娠の可能性がある女性の場合に、治療開始前72時間以内に実施
血液学的検査:ヘマトクリット、ヘモグロビン、血小板数、白血球数、白血球分画、赤血球数、好中球絶対数、リンパ球絶対数、nab-パクリタキセルの投与を受ける患者は4サイクルまでの1日目、8日目、15日目に実施
血液生化学検査:総蛋白、アルブミン、ALT(GPT)、AST(GOT)、ALP、総ビリルビン、直接ビリルビン、BUN、クレアチニン、尿酸、Na、K、Cl、Ca、Mg、P、血糖値、LDH、HCO3–
尿検査:潜血、糖、蛋白、比重、顕微鏡検査(異常値の場合)
①:サイクル毎 ②:6サイクル毎 ③:サイクル13以降2サイクル毎 ④:6週時、12週時、18週時、及びその後は9週毎、45週以降は12週毎
nab-パクリタキセル:パクリタキセル(アルブミン懸濁型)
キイトルーダ®適正使用ガイド


