日本のHPVワクチンエビデンス
日本のHPVワクチンエビデンス
HPV感染率の変化(MINT study)
●HPV感染率の変化(MINT study)
日本におけるHPVワクチン接種率がおよぼす影響については、HPVワクチン導入前世代と接種世代においてさまざまな検証が行われています。出生年コホート別にCIN2、3およびAISにおけるHPV16型、18型陽性の割合を検証したMINT studyでは、CIN2、3およびAISにおけるHPV16型、18型陽性率は、HPVワクチンプログラム対象年齢以前(54.6%)と比較して対象年齢(23.8%)で有意に減少したことが報告されました(P<0.01、χ2検定)(図1)1)。
図1:出生年コホート別にみたCIN2、3/AISにおけるHPV16/18型陽性の割合
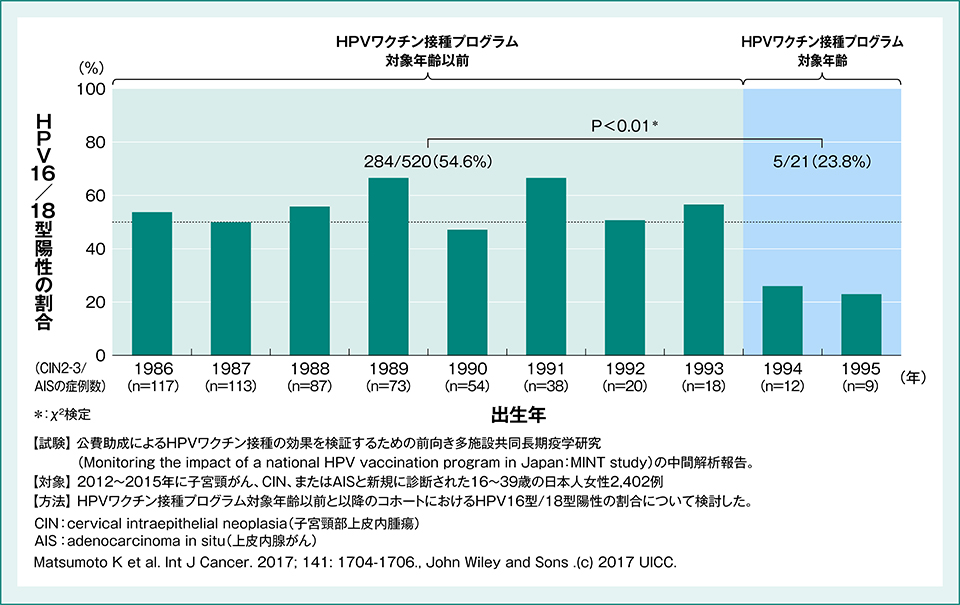
【試験】公費助成によるHPVワクチン接種の効果を検証するための前向き多施設共同長期疫学研究
(Monitoring the impact of a national HPV vaccination program in Japan:MINT study)の中間解析報告。
【対象】2012~2015年に子宮頸がん、CIN、またはAISと新規に診断された16~39歳の日本人女性 2,402例
【方法】HPVワクチン接種プログラム対象年齢以前と以降のコホートにおけるHPV16型/18型陽性の割合について検討した。
安全性:試験期間中の副反応の発現率、主な副反応、並びに重篤な有害事象、死亡、投与中止に至った有害事象の発現状況に関して本論文に記載がありません。
HPVワクチンの安全性の詳細につきましては、各電子添文をご参照ください。
Matsumoto K et al. Int J Cancer. 2017; 141: 1704-1706. より改変
【利益相反】MSD社より講演料、顧問料の授受がある者が含まれる。
細胞診異常率
●20歳時の子宮頸がん検診における細胞診異常率
20歳時の子宮頸がん検診における子宮頸部細胞診異常率を、HPVワクチン導入前世代と接種世代で比較検討したところ、HPVワクチン接種世代の細胞診異常(ASC-US以上)率は、導入前世代と比較して有意に減少したことが報告されました(P=0.014、Fisher’s exact test)(図2)2)。上皮内病変であるLSIL以上が疑われる異常に対しても同様の比較を行ったところ、HPVワクチンの導入に伴い、2.11%から0.58%へと有意に減少したことが報告されました(P<0.001、Fisher’s exact test)(図3)2)。
図2:20歳時の子宮頸がん検診における細胞診異常(ASC-US以上)率の変化①
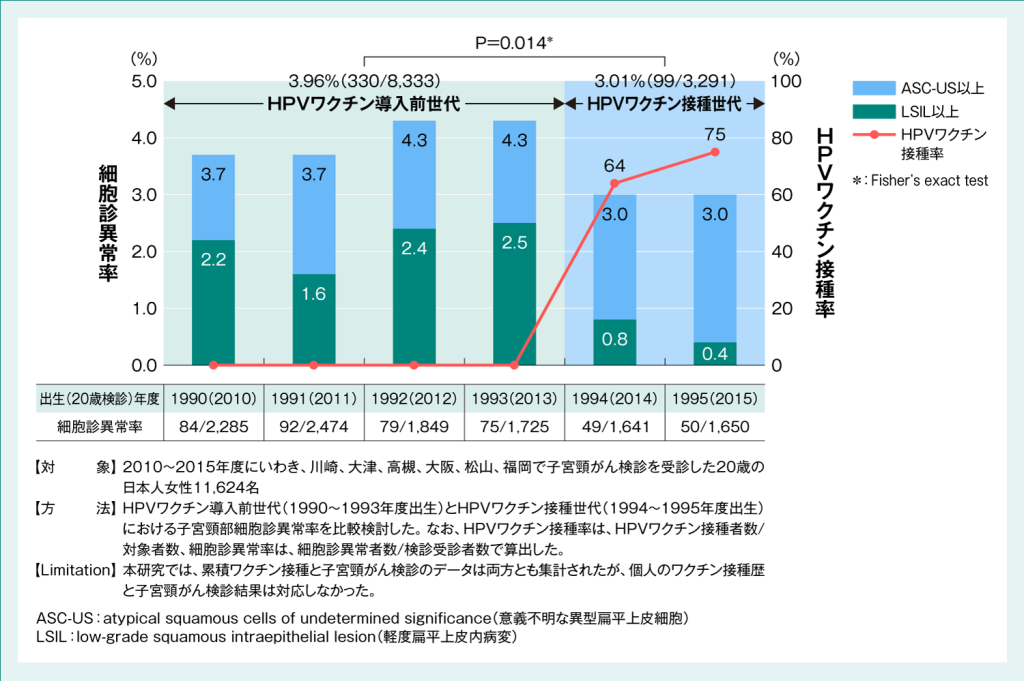
【対象】2010~2015年度にいわき、川崎、大津、高槻、大阪、松山、福岡で子宮頸がん検診を受診した20歳の日本人女性11,624名
【方法】HPVワクチン導入前世代(1990~1993年度出生)とHPVワクチン接種世代(1994~1995年度出生)における子宮頸部細胞診異常率を比較検討した。
なお、HPVワクチン接種率は、HPVワクチン接種者数/対象者数、細胞診異常率は、細胞診異常者数/検診受診者数で算出した。
【Limitation】本研究では、累積ワクチン接種と子宮頸がん検診のデータは両方とも集計されたが、個人のワクチン接種歴と子宮頸がん検診結果は対応しなかった。
安全性:試験期間中の副反応の発現率、主な副反応、並びに重篤な有害事象、死亡、投与中止に至った有害事象の発現状況に関して本論文に記載がありません。
HPVワクチンの安全性の詳細につきましては、各電子添文をご参照ください。
Ueda Y et al. Sci Rep. 2018; 8: 5612 より改変
【利益相反】著者にMSD社より講演料、研究資金、研究助成金を受領している者が含まれる。
図3:20歳時の子宮頸がん検診における細胞診異常(ASC-US以上)率の変化②
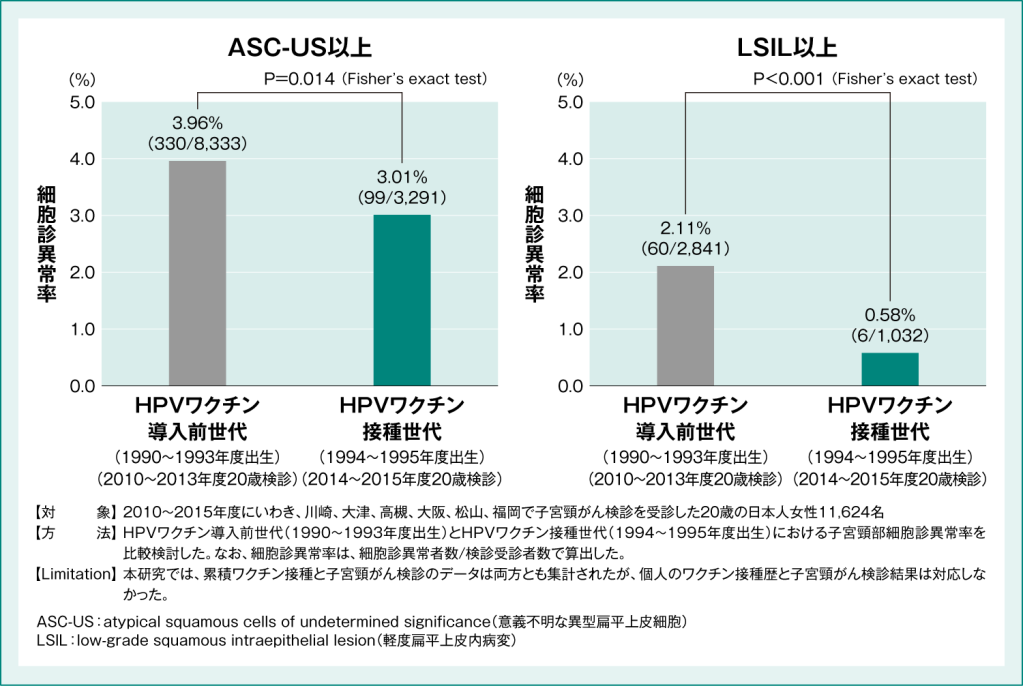
【対象】2010~2015年度にいわき、川崎、大津、高槻、大阪、松山、福岡で子宮頸がん検診を受診した20歳の日本人女性11,624名
【方法】HPVワクチン導入前世代(1990~1993年度出生)とHPVワクチン接種世代(1994~1995年度出生)における子宮頸部細胞診異常率を比較検討した。
なお、細胞診異常率は、細胞診異常者数/検診受診者数で算出した。
【Limitation】本研究では、累積ワクチン接種と子宮頸がん検診のデータは両方とも集計されたが、個人のワクチン接種歴と子宮頸がん検診結果は対応しなかった。
安全性:試験期間中の副反応の発現率、主な副反応、並びに重篤な有害事象、死亡、投与中止に至った有害事象の発現状況に関して本論文に記載がありません。
HPVワクチンの安全性の詳細につきましては、各電子添文をご参照ください。
Ueda Y et al. Sci Rep. 2018; 8: 5612. より作図
【利益相反】著者にMSD社より講演料、研究資金、研究助成金を受領している者が含まれる。
CIN発生率(松山市)
●CIN発生率(松山市)
厚生労働省の委託研究として報告された本研究は、日本における、CIN3+に対するHPVワクチン接種プログラムに関するエビデンスでは初めての報告となります。愛媛県松山市のがん検診データで、2011年から2016年に20歳で、子宮頸がん検診を受診した女性、15,261名を対象としました。1991年から1993年生まれのHPVワクチン導入前世代と、1994年から1996年生まれのHPVワクチン接種世代に分け、子宮頸部細胞診異常率、生検後の組織診異常率を比較検討した結果、HPVワクチン導入前世代では、7,872例中7例にCIN3+の発生が認められましたが、接種世代では、CIN3+の発生は1例も認められませんでした(図4)3)。
図4:20歳時の子宮頸がん検診※におけるCIN発生率(松山市)
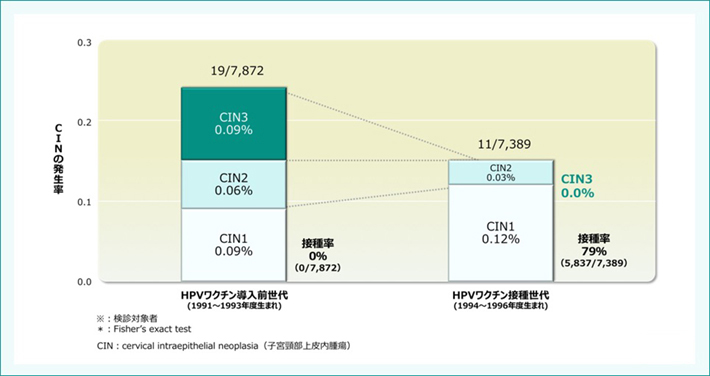
【対象】2011~2016年に松山市での子宮頸がん検診受診対象の20歳の日本人女性15,261名
【方法】HPVワクチン導入前世代(1991~1993年度出生)とHPVワクチン接種世代(1994~1996年度出生)における組織診異常率を比較検討した。
安全性:試験期間中の副反応の発現率、主な副反応、並びに重篤な有害事象、死亡、投与中止に至った有害事象の発現状況に関して本論文に記載がありません。
HPVワクチンの安全性の詳細につきましては、各電子添文をご参照ください。
Yagi A et al. Vaccine. 2019; 37: 2889-2891.より改変
【利益相反】著者にMSD社より講演料、研究助成金を受領している者が含まれる。
参考文献
1) Matsumoto K et al. Int J Cancer. 2017; 141: 1704-1706.
2) Ueda Y et al. Sci Rep. 2018; 8: 5612.
3) Yagi A et al. Vaccine. 2019; 37: 2889-2891.